В Воронежской области только 32% людей с инсультом обращаются за медицинской помощью вовремя. Неврологи утверждают, что виной тому низкая медицинская грамотность населения. Чтобы привлечь внимание жителей к проблеме, в регионе проводятся акции в рамках проекта «Живи долго!». О значении проекта, а также о том, что нужно знать об инсульте, корреспондент РИА «Воронеж» узнала у главного внештатного специалиста-невролога регдепартамента здравоохранения, заведующей неврологическим отделением для больных с нарушениями мозгового кровообращения Регионального сосудистого центра Светланы Чуприной.
Как развивалась система оказания помощи?

Еще 12 лет назад в России не было системы оказания помощи больным с острым инсультом. Такие люди находились в палатах с пациентами, у которых были другие патологии. Не было высокотехнологичной помощи.
В 2008 году Минздрав запустил проект, направленный на совершенствование медицинской помощи больным с сосудистыми заболеваниями. Воронежская область попала в число пилотных регионов. На базе Воронежской областной клинической больницы №1 был создан Региональный сосудистый центр. В апреле-2018 медорганизация отметила 10-летний юбилей.
Что изменилось?
В среднем в Воронежской области происходит около 12,5 тыс. инсультов в год. Летальность около 18,4% – на 1% ниже, чем в среднем по РФ. Когда проект Минздрава только начинался, показатель был на уровне 20-21%. Во многих регионах доходило до 45%.
По словам Светланы Чуприной, в терапии острого инсульта появились такие методики, как тромболитическая терапия (метод лечения, заключающийся в растворении тромба в кровеносных сосудах), тромбоэкстрация (экстренное удаление тромба), эндоваскулярные вмешательства при аневризмах мозговых артерий (проводятся на кровеносных сосудах через прокол на коже, с под рентгеновским контролем), операции на аневризмах и другие высокотехнологичные операции на сердце и сосудах. Значительно – до 350 в год – увеличилось количество реконструктивных операций на брахиоцефальных артериях – крупных сосудах, участвующих в кровоснабжении головного мозга и верхних конечностей.
– За последние годы инсульт в России «помолодел» на 10 лет. Около 80% пациентов нашего отделения моложе 45 лет. Это считается «молодым инсультом». Поступают больные в возрасте от 17 лет, – рассказала Светлана Чуприна. – Если среди пациентов старше 45 лет основными причинами инсульта являются атеросклероз и фибрилляция предсердия, то у молодых – врожденные аномалии развития соединительной ткани – синдром дисплазии соединительной ткани. Эта патология была всегда, но сейчас ее выявляют чаще. Одна из причин этого – увеличение количества позднородящих женщин, а чем старше родители, тем больше патологий у ребенка.

Как обезопасить себя?
Неврологи рекомендуют проходить диспансеризацию. Для здорового человека этого достаточно. Процедура выявляет факторы риска развития различных заболеваний, в том числе сердечнососудистых.
Необходимо сдавать общие анализы, проверять кровь на биохимию. Мужчинам старше 40 лет и женщинам старше 50, имеющим факторы риска сердечнососудистых заболеваний, показано УЗИ сосудов шеи, для того, чтобы исключить гемодинамически значимые стенозы внутренней сонной артерии (уменьшение диаметра сосудов), которые являются причиной инсульта в 15-20% случаев.
Факторы риска
Гипертоническая болезнь
По американским рекомендациям, нормальным считается артериальное давление 120/80 мм ртутного столба, по европейским – 140/90. Все, что выше – гипертоническая болезнь. Для пациентов с сахарным диабетом недопустимо, чтобы давление поднималось выше 130/90.
– Ошибка больных в том, что они пьют таблетки ситуационно. Пациенты с гипертонической болезнью должны получать терапию ежедневно. Если человек принимает таблетки регулярно, но давление высокое, значит, он неправильно лечится. Необходимы определенный образ жизни, диета, обязательные физические нагрузки, снижение массы тела, – отметила невролог.
Гиперхолестеринемия
Фактор риска развития острых нарушений головного кровообращения – повышение уровня холестерина. У здорового человека допустимые показатели – 5,5 ммоль/л, у пациента с риском сердечнососудистых заболеваний – не более 4,5.
– Конечно, необходимо следить за всеми показателями. Общий холестерин может быть на нормальном уровне, а триглицериды (форма жиров, созданная в организме – РИА «Воронеж») повышены, – пояснила Светлана Чуприна.
Ожирение

Лишние 10 кг массы тела повышают давление на 20 мм ртутного столба. Люди с весом 120-130 кг плохо реабилитируются после острого инсульта.
– У полного человека парализованная рука может весить около 30 кг, а нога – более 40 кг. Человеку в возрасте будет тяжело поднимать такой вес, – отметила Светлана Чуприна. – Население становится толще с каждым годом. Мы имеем целое поколение, которое имеет ожирение.
Гиподинамия

К развитию сердечнососудистых заболеваний ведет ослабление мышечной деятельности организма из-за малоподвижного образа жизни. Профилактикой является физическая нагрузка – тренировки не менее 45 минут три раза в неделю.
– Во время тренировок нельзя превышать субмаксимальную частоту сердечных сокращений (ЧСС). Рассчитать просто – из 220 вычесть свой возраст. При тренировке ЧСС не должна превышать 75% от максимальной (цифра, которая у вас получилась). Для человека 40 лет максимальная ЧСС – 180, а субмаксимальная – 160. Целесообразно заниматься скандинавской ходьбой, плаванием, аквааэробикой. Сейчас в моду вошел фитнес. Распространенная ошибка – заниматься им без инструктора. Люди делают упражнения самостоятельно, не рассчитывая нагрузку, – предупредила невролог.
Патологии сердца
Пациентам с нарушениями сердечного ритма, фибрилляцией предсердия, пороками сердца назначают препараты, разжижающие кровь. При их приеме необходимо постоянно проверять биохимические показатели. Бесконтрольный прием может привести к острому инсульту. При этом отказаться от препарата нельзя – аналогов нет.
– Важно следить за людьми пожилого возраста. Они часто перестают адекватно контролировать свое лечение, сдавать анализы, принимать лекарства. Поэтому родственникам надо знать, чем болеют их старики, как лечатся, у какого врача наблюдаются. Неправильное лечение может стать причиной острого инсульта, – сообщила Светлана Чуприна.
Зависимости

К сердечным заболеваниям приводят злоупотребление алкоголем, курение и наркомания. Бутылка пива в день – уже алкоголизм.
– Что касается никотина, то фактором риска является и пассивное курение, причем в большей степени, чем активное, – добавила невролог.
Тревожные и депрессивные расстройства

Среди мужчин в возрасте от 30 до 40 лет этим недугом страдают около 40%. Медики отмечают, что это связано с увеличением рабочего дня. Вместо восьми часов люди работают по 12.
Вторая ошибка – неправильный отдых. Неделя в теплых странах положительного эффекта не даст: акклиматизация занимает минимум три-четыре дня. Поездка должна длиться 21 день. Выходные надо посвящать активному отдыху. Отсыпаться за рабочие дни – не самая лучшая идея, это приведет к нарушению сна, а затем к тревожным и депрессивным расстройствам.
– Тревожные и депрессивные расстройства не лечатся на кухне алкоголем. Необходима работа с психиатрами. У нас низкая медицинская грамотность населения, – посетовала эксперт. – Люди ассоциируют психиатров с серьезными болезнями. Но такие специалисты занимаются и пограничными состояниями, такими как тревога и депрессия.
Неправильное питание

Спровоцировать инсульт может фастфуд. Там много жиров, углеводов, а белков мало. Мозг – самая энергозатратная часть организма. Практически 30% глюкозы, которая попадает в организм, достается именно мозгу. Для нормальной работы организма необходимо принимать овощи, фрукты, молочные продукты, нежирные сорта мяса, морскую нежирную рыбу.
Как распознать инсульт?
Есть стандартные признаки инсульта, так называемый тест FAST (Face Arm Speech Test, в переводе – «Лицо-рука-речь-тест). Человека нужно попросить улыбнуться, назвать свое имя и вытянуть вперед руки. При инсульте одна рука упадет, будет заметна асимметрия лица, а имя больной четко не произнесет.
– К сожалению, забываются другие признаки. Например, нестерпимая головная боль, которой ранее никогда не было, головокружение, тошнота, рвота, психомоторное возбуждение, когда человек пытается убежать, сделать что-то нетипичное, – добавила Светлана Чуприна.
Почему важно позвонить в «скорую» вовремя?
«Терапевтическое окно» – время, при котором лечение наиболее эффективно – при инсульте составляет 4,5 часа. За него врачи успевают растворить тромб, спасти зону, находящуюся в стадии «ишемической полутени». Если не уложиться в срок, разрушения будут необратимы.
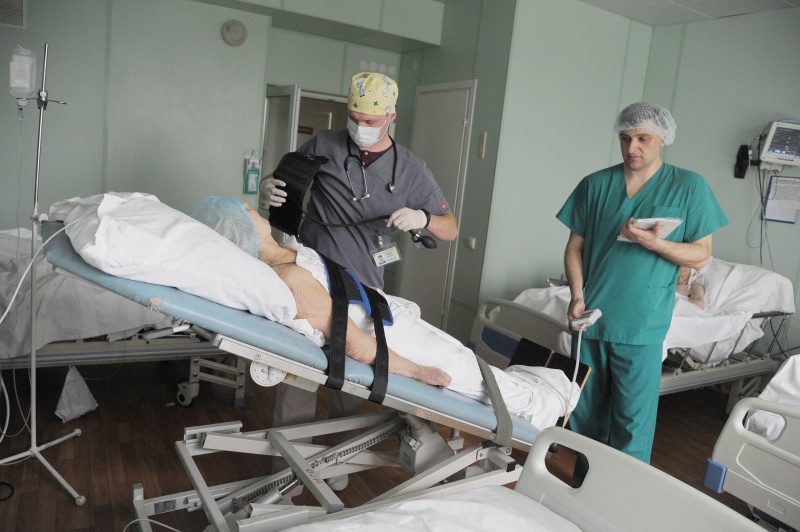
При своевременной доставке пациента проводится тромболитическая терапия, если нет противопоказаний. Этот метод направлен на восстановление кровотока в сосудах за счет растворения тромба. Начиная с 2008 года процент его применения в области вырос с 0 до 6,4%, а в региональном сосудистом центре – до 7,2%. Среднестатистический показатель по стране – 3,4%. Таким образом, Воронежская область является флагманом в высокотехнологичной помощи при остром инсульте.

– Если человек вовремя не вызовет скорую помощь, мы ему помочь уже не сможем – будем лечить не инсульт, а последствия. Люди считают, что обращаться в период «терапевтического окна» вредно для здоровья. В срок доставляют не более 32% пациентов. Совместно с медицинскими психологами мы проводили исследование. Задавали пациентам вопрос: «Почему вы сразу не обратились за помощью, когда вас парализовало?» Самый распространенный ответ – «думал, что само пройдет». Хочу развеять миф: само не пройдет ни при каких обстоятельствах, – заверила Светлана Чуприна.
Что предпринять, пока едет «скорая»?
Часто человеку с инсультом пытаются сбить давление, но это приводит к росту очага ишемии. Снижать давление необходимо, только если оно выше 220 или у больного есть сердечная недостаточность. Сбивать надо не более чем на 15% от того показателя, на котором случился инсульт.
Голова больного должна находиться на возвышении – под углом 30-40 градусов. Если он упал на пол, не надо его не перетаскивать: необученный человек правильно это не сделает. Достаточно подложить под голову подушку для профилактики отека мозга.
– Если у пациента рвота, голову надо склонить набок, чтобы он не захлебнулся. В случае эпилептического припадка пациента трогать нельзя. Есть такой миф, что надо засунуть что-то в рот – например, ложку. Но это ошибка. Откушенный язык хирурги пришьют, а посторонний предмет во рту сломает зубы. Основная задача во время припадка – обезопасить больного от травм. Для этого необходимо убрать посторонние предметы. Не надо удерживать больного – мышцы могут порваться, – рассказала Светлана Чуприна. – Перед приездом «скорой» следует взять медицинскую документацию больного и таблетки, которые он пил. От того, какие препараты больной принимал, зависит лечение.
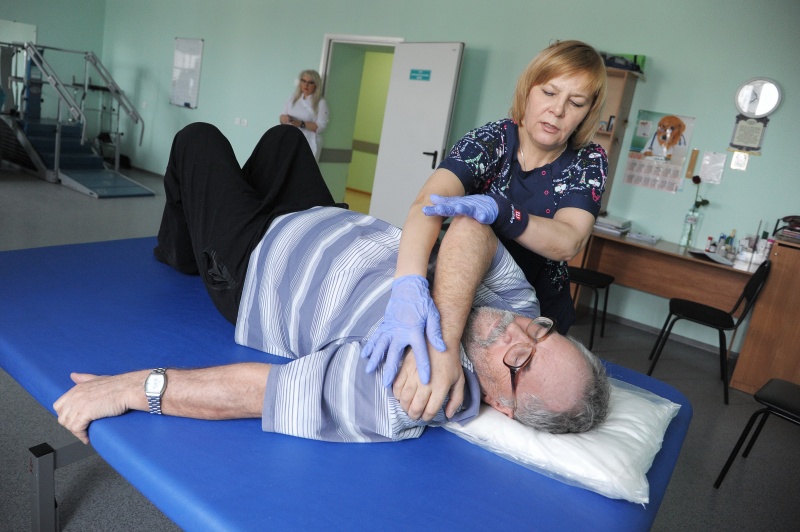
Как проходит реабилитация?
Со вторых суток от начала заболевания начинается процесс реабилитации. С пациентом работает мультидисциплинарная бригада: врач и методист лечебной физкультуры, логопед, медицинский психолог, психиатр.

– Развею еще один миф: при остром инсульте парализованные конечности не массируются. Реабилитация – это тяжелый труд со стороны мультидисциплинарной бригады, самого пациента и его семьи. Есть такое понятие «реабилитационный потенциал». Это максимум, который может показать пациент. Он не зависит от объемов поражения мозга или возраста: 80-летний с большим очагом поражения может иметь высокий потенциал, потому что сам хочет поправиться, тогда как 40-летний с маленьким очагом будет лежать, если у него нет мотивации. Лучше восстанавливаются те, у кого хорошие отношения с семьей, – подчеркнула невролог.
«Живи долго!»
Проект «Живи долго!», по словам невролога, не является заменой профилактических мероприятий. Он направлен на повышение медицинской грамотности населения. Результатом должно стать увеличение числа пациентов с инсультом, которые вовремя обратились за помощью.
– Говорить о том, что проект сработал, пока рано. У нас многое еще впереди. Пока могу сказать, что «Живи долго!» – это логический проект, который помогает образовывать население, – резюмировала Светлана Чуприна.